Unterschiedliche Gesundheitssysteme in Spanien und Deutschland
Deutschland gibt fast doppelt so viel für Gesundheit aus wie Spanien und liegt bei der Lebenserwartung trotzdem drei Jahre zurück. Ein Systemvergleich, der überrascht, mit konkreten Zahlen und praktischem Wissen für alle, die in Spanien leben, arbeiten oder Urlaub machen.
von Michelle Gresbek, Doktorandin an der Charité Berlin
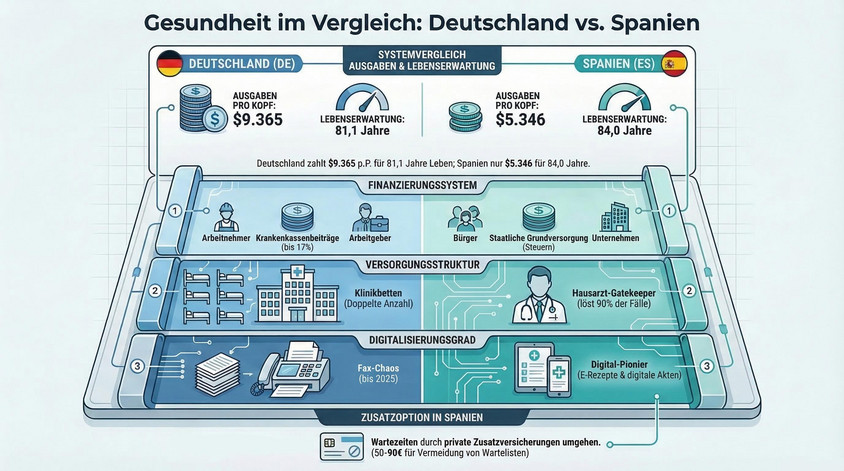
Was kosten die beiden Systeme? Die nackten Zahlen wirken wie ein Druckfehler: Deutschland gibt laut OECD Health at a Glance 2025 rund 9.365 US-Dollar pro Kopf für Gesundheit aus, Spanien nur 5.346 US-Dollar. Und das, obwohl Spanier im Durchschnitt 84 Jahre alt werden, und damit fast drei Jahre älter sind als Deutsche.
Als Anteil am Bruttoinlandsprodukt verschlingt das deutsche System 12,3 Prozent, soviel wie kein anderes System auf der Welt. Der spanische Anteil dagegen bei 9,2 Prozent. Die Frage drängt sich auf: Wofür genau zahlt Deutschland so viel mehr?
Deutschlands Beitrags-Karussell
Die Antwort steckt unter anderem in den Beiträgen. Der GKV-Zusatzbeitrag stieg 2025 auf durchschnittlich 2,5 Prozent – für 2026 werden rund 2,9 Prozent erwartet. Einzelne Kassen überbieten sich gegenseitig: Die Knappschaft verlangt bereits 4,40 Prozent, die Barmer 3,29 Prozent.
Wer den allgemeinen Beitragssatz von 14,6 Prozent dazurechnet, landet bei einem Gesamtbeitrag von über 17 Prozent des Bruttogehalts – Tendenz steigend, Ende nicht absehbar. Die Kostentreiber sind strukturell: eine alternde Bevölkerung, 7,7 Krankenhausbetten pro 1.000 Einwohner (fast doppelt so viele wie im OECD-Schnitt), hohe Arzneimittelausgaben und ein chronischer Pflegemangel, der die Personalkosten nach oben treibt.
Spaniens Steuermodell
Spaniens Sistema Nacionál de Salud (SNS) funktioniert anders. Es wird zu rund 95 Prozent aus allgemeinen Steuern finanziert und von den 17 Autonomen Gemeinschaften verwaltet. Monatliche Versicherungsbeiträge wie in Deutschland gibt es nicht. Das klingt paradiesisch, hat aber seinen Preis:
Nach Jahren der Sparmaßnahmen zwischen 2009 und 2015 kämpft das System mit chronischer Unterfinanzierung. Die öffentlichen Gesundheitsausgaben liegen bei nur 6,5 Prozent des BIP. Und die Investitionen in Prävention brachen 2023 um über 40 Prozent ein.
Kaum finanzielle Schieflage durch Gesundheitskosten
Deutschlands Eigenanteil an den Gesamtgesundheitsausgaben liegt bei nur 10,7 Prozent – einer der niedrigsten in der EU. Das klingt nach einem guten Deal, verschleiert aber, dass die Beiträge selbst bereits sehr hoch sind. Wer 17 Prozent seines Bruttogehalts in die Versicherung zahlt, dem fallen die 10 Euro Zuzahlung pro Medikament kaum auf.
Spürbar wird es allerdings beim Zahnersatz, wo Eigenanteile von mehreren Tausend Euro keine Seltenheit sind – ein Bereich, den die niedrige Gesamtquote elegant verdeckt.
In Spanien liegt der Eigenanteil mit 20,6 Prozent deutlich höher, folgt aber einer anderen Logik: Arztbesuche und Krankenhausaufenthalte kosten nichts.
Gezahlt wird bei Medikamenten (einkommensabhängig gestaffelt: 40 bis 60 Prozent für Berufstätige, 10 Prozent für Rentner mit monatlichen Deckelungen zwischen 8 und 62 Euro) sowie beim Zahnarzt und Optiker, die das öffentliche System kaum abdeckt.
Trotz des höheren Eigenanteils geraten weniger als 2 Prozent der spanischen Haushalte in finanzielle Schieflage durch Gesundheitskosten.
Spanien kocht gut, Deutschland hat Kreislauf
Hier liegt Spaniens eigentliche Stärke: bessere Ergebnisse für weniger Geld. Die vermeidbare Sterblichkeit beträgt 92 pro 100.000 Einwohner – in Deutschland 129. Noch drastischer sieht es bei vermeidbaren Krankenhauseinweisungen aus: Deutschland liegt bei 810 pro 100.000, Spanien bei 426.
Eine Analyse im European Journal of Epidemiology bezeichnete Deutschland 2023 als „einen der schlechtesten Performer unter den Hocheinkommensländern bei der Lebenserwartung“ und nannte übermäßige Herz-Kreislauf-Sterblichkeit, schwache Prävention und hohen Alkoholkonsum als Ursachen.
Spaniens mediterrane Ernährung und das Gatekeeper-Modell der Hausärzte wirken offenbar besser als Deutschlands teure Apparatemedizin.
Wartezeiten: Schnell zum Arzt?
Wer in Deutschland einen Facharzttermin braucht, wartet als gesetzlich Versicherter durchschnittlich 42 Tage – neun Tage mehr als noch 2019. Die Terminservicestellen (Telefon 116117) vermitteln zwar schneller, mit rund 11 Tagen im Schnitt, doch fast die Hälfte der Versicherten kennt dieses Angebot gar nicht.
Die Zweiklassenmedizin ist dabei empirisch belegt: Privatversicherte kommen in durchschnittlich 12 Tagen zum Facharzt, Kassenpatienten erst in 25. Ärzte verdienen am selben Eingriff bei PKV-Patienten mehr als das Doppelte – ein struktureller Anreiz, der die Ungleichheit zementiert.
Lista de Espera: Warten bis der Arzt kommt
In Spanien wird das Warten zum System – allerdings transparent gemessen. Die listas de espera (Wartelisten) sind ein Dauerbrenner in der spanischen Gesundheitspolitik. Durchschnittlich vergehen rund vier Monate bis zu einem chirurgischen Eingriff im öffentlichen System, für einen Facharzt-Ersttermin knapp dreieinhalb.
Die regionalen Unterschiede sind dabei gewaltig: In Madrid geht es vergleichsweise flott, in ländlichen Regionen wie Extremadura kann sich die Wartezeit vervierfachen. Die am stärksten betroffenen Fachrichtungen – plastische Chirurgie, Neurochirurgie, Dermatologie – erreichen Wartezeiten von einem halben Jahr und mehr.
Beim Hausarzt ist es umgekehrt: In Deutschland sitzt man nach etwa vier Tagen im Wartezimmer, in Spanien nach neun. Insgesamt wartet man in Spanien beim Facharzt rund zwei- bis viermal so lange wie in Deutschland – wobei Deutschlands Zahlen mangels systematischer Erfassung vermutlich geschönt sind.
Zwei grundverschiedene Philosophien
Das deutsche Gesundheitssystem funktioniert wie ein großer Versicherungsmarkt. Rund 96 gesetzliche Krankenkassen konkurrieren um 74,5 Millionen Versicherte, dazu kommen 8,8 Millionen Privatversicherte.
Das Prinzip: Jeder zahlt Beiträge, dafür darf er sich den Arzt und das Krankenhaus frei aussuchen – auch den Facharzt ohne Umweg über den Hausarzt. Diese Wahlfreiheit ist heilig, führt aber zu dem, was die WHO in ihrer Länderbewertung 2024 vorsichtig als „fragmentierte und unkoordinierte Versorgung“ bezeichnete. Spanien geht den umgekehrten Weg.
Das SNS ist ein staatlicher Gesundheitsdienst, steuerfinanziert und für alle kostenlos zugänglich. Herzstück ist der médico de cabecera – der Hausarzt im Centro de Salud, einer multidisziplinären Gemeinschaftspraxis mit Ärzten, Pflegekräften, Kinderärzten und Sozialarbeitern unter einem Dach.
Wer zum Facharzt will, braucht eine Überweisung. Das klingt bürokratisch, ist aber effektiv: Der Hausarzt filtert, koordiniert und verhindert unnötige Doppeluntersuchungen. Rund 90 Prozent aller Gesundheitskontakte werden auf dieser Ebene gelöst.
Das private Ventil
Was passiert, wenn die Wartezeiten im öffentlichen System zu lang werden? Immer mehr Spanier nehmen eine private Zusatzversicherung. Mittlerweile sind 12,6 Millionen privat versichert – ein Zuwachs von 40 Prozent in nur einem Jahrzehnt.
Der private Sektor betreibt 56 Prozent aller Kliniken und führt über 40 Prozent der chirurgischen Eingriffe durch. Die Marktführer heißen Adeslas, Sanitas und Asisa. Die Prämien sind für Deutsche verblüffend günstig: Eine Vollversicherung ohne Zuzahlung kostet 30- bis 40-Jährige etwa 50 bis 90 Euro im Monat – ein Bruchteil dessen, was eine vergleichbare PKV in Deutschland kostet.
Überraschend: Bei schweren Erkrankungen vertrauen 60 Prozent der Privatversicherten trotzdem dem öffentlichen System.
Krankenhausreform: Weniger ist mehr?
Deutschland hat mit 7,7 Betten pro 1000 Einwohner eine der höchsten Krankenhausdichten weltweit, Spanien kommt mit nur 3,0 aus. Dass mehr Betten nicht automatisch bessere Versorgung bedeuten, ist inzwischen Konsens – und der Grund für die tiefgreifendste Strukturreform der deutschen Krankenhauslandschaft seit Einführung der Fallpauschalen 2003.
Das Krankenhausversorgungsverbesserungsgesetz (KHVVG), seit Januar 2025 in Kraft, stellt die Finanzierung vom Kopf auf die Füße: Statt 100 Prozent Fallpauschalen – die Kliniken in ein „Hamsterrad der Fallzahlenmaximierung“ zwangen – gilt künftig ein Mischsystem aus 60 Prozent Vorhaltepauschalen (Geld fürs Bereithalten von Personal und Infrastruktur) und 40 Prozent Fallpauschalen (Geld pro Behandlung).
65 Leistungsgruppen mit bundeseinheitlichen Qualitätskriterien sollen sicherstellen, dass nur Kliniken behandeln, die es auch können. Ein Transformationsfonds von bis zu 50 Milliarden Euro über zehn Jahre soll den Umbau finanzieren.
Die Kritik ist laut: Krankenkassen wehren sich gegen die Finanzierung aus Versichertenbeiträgen, ländliche Kommunen fürchten den Verlust ihres letzten Krankenhauses, und im Oktober 2025 musste die Regierung bereits ein Anpassungsgesetz nachschieben.
Spanien steht paradoxerweise vor dem umgekehrten Problem: nicht zu viele, sondern zu wenige Krankenhauskapazitäten – sichtbar an den langen Wartelisten und dem wachsenden Ausweichen in den Privatsektor.
Ärzte, Gehälter, Brain Drain
Ein deutscher Assistenzarzt startet mit 48.000 bis 55.000 Euro brutto im Jahr. Ein spanischer MIR-Arzt (Mediziner in Facharztausbildung) beginnt mit 19.000 bis 26.000 Euro. Deutsche Ärzte verdienen mit rund 99.000 Euro gut doppelt so viel wie ihre spanischen Kollegen mit 49.000 Euro. Bei Pflegekräften beträgt der Unterschied 40 bis 60 Prozent.
Die Folge: Spanien verliert jeden Tag einen Arzt ans Ausland. Zwischen 2019 und 2024 haben sich über 2.080 Ärzte beim Colegio Médico abgemeldet, die Zahl der beantragten Eignungszertifikate für die Arbeit im Ausland erreichte 2024 einen Rekord.
Über 19.000 spanische Mediziner arbeiten Schätzungen zufolge bereits außerhalb des Landes – viele davon in Deutschland, Großbritannien und Skandinavien. Spanien kompensiert mit ausländischen Ärzten, vorwiegend aus Lateinamerika, deren Zahl sich in drei Jahren mehr als verdoppelt hat.
Das doppelschneidige Schwert zeigt sich auf der deutschen Seite: Die höheren Gehälter locken qualifiziertes Personal aus ganz Europa an – über 68.000 ausländische Ärzte praktizieren inzwischen in Deutschland, 15 Prozent aller Mediziner.
Im Pflegebereich geht das gesamte Beschäftigungswachstum seit 2022 auf ausländische Fachkräfte zurück. Das lindert den akuten Mangel, treibt aber die Systemkosten weiter nach oben – und verschärft die Krise in den Herkunftsländern. Spanien bildet Ärzte teuer aus, Deutschland profitiert davon. Ein Nullsummenspiel, das beide Seiten langfristig verlieren.
Spanierinnen bekommen weniger Kinder
Beide Länder altern rapide, doch die Dynamik unterscheidet sich. Deutschland hat aktuell den höheren Seniorenanteil: 22,4 Prozent der Bevölkerung sind 65 oder älter, in Spanien 20,4 Prozent. Kurzfristig steht Deutschland also unter größerem Druck.
Langfristig droht Spanien die schwerere Krise. Mit einer Fertilitätsrate von 1,16 – einer der niedrigsten weltweit – schrumpft die Basis der Steuerzahler, die das System tragen müssen.
Prognosen der Europäischen Kommission sehen die spanische Altenquote bis 2054 auf 64,5 Prozent steigen – deutlich über Deutschlands Projektion von 50 Prozent bis 2070.
Deutschlands beitragsbasiertes System kann Beitragssätze erhöhen (was es ja bereits tut), Spaniens steuerfinanziertes Modell ist direkt von politischen Entscheidungen zur Steuerallokation abhängig. In Zeiten sinkender Steuereinnahmen eine strukturelle Schwäche.
Digital Health: Wer liegt vorn?
Die Überraschung: Spanien. Die Historia Clínica Digital – Spaniens elektronische Patientenakte – verbindet die Gesundheitssysteme aller 17 Autonomen Gemeinschaften, erreicht 91 Prozent Bevölkerungsabdeckung, und das E-Rezept wickelt seit über einem Jahrzehnt rund 90 Prozent aller Verordnungen elektronisch ab.
In Deutschland war die elektronische Patientenakte (ePA) unter dem bisherigen Opt-in-Modell ein Desaster: 99 Prozent der Versicherten aktivierten sie nie. Erst der Wechsel zum Opt-out-Prinzip mit dem bundesweiten Rollout ab April 2025 brachte den Durchbruch – allerdings in einer abgespeckten Version und begleitet von Sicherheitspannen und technischen Ausfällen.
Wo Deutschland führt, ist die regulatorische Innovation: Die DiGA – „Apps auf Rezept“ – sind weltweit einzigartig. Über 68 zugelassene digitale Gesundheitsanwendungen, mehr als eine Million Verordnungen und 234 Millionen Euro Erstattungsvolumen bis Ende 2024.
Spanien hat nichts Vergleichbares. Auch beim KI-Investitionsvolumen für das Gesundheitswesen liegt Deutschland mit fünf Milliarden Euro nationaler KI-Strategie vorn. Telemedizin hingegen nutzen 62 Prozent der spanischen Patienten – die höchste Rate in Europa. In Deutschland nur 18 Prozent, obwohl der Telemedizin-Markt der größte des Kontinents ist. Spanien macht es pragmatisch und breit, Deutschland reguliert es perfekt und nutzt es kaum.
Was Deutsche in Spanien wissen müssen
Wer in Spanien arbeitet – angestellt oder als autónomo –, ist über die Seguridad Social automatisch im öffentlichen System versichert. Der Weg: NIE beantragen, beim Rathaus (Ayuntamiento) anmelden (Empadronamiento), bei der Seguridad Social registrieren und die Tarjeta Sanitaria im zugewiesenen Centro de Salud abholen. Familienangehörige werden mitversichert.
Für deutsche Rentner ist der S1-Vordruck (früher E121) der Schlüssel: Die deutsche Krankenkasse stellt ihn aus, die spanische INSS registriert ihn, und der Rentner erhält die gleichen Rechte wie ein spanischer Versicherter – einschließlich günstiger Medikamentenzuzahlungen von nur 10 Prozent mit Deckelung. Ein Vorteil, den wenige EU-Länder bieten: S1-Inhaber können für Behandlungen auch nach Deutschland zurückkehren.
Convenio Especial: Das Sicherheitsnetz
Wer weder arbeitet noch Rente bezieht und keinen S1-Vordruck hat, kann über den Convenio Especial Zugang zum öffentlichen System erhalten. Kosten: 60 Euro monatlich (unter 65) oder 157 Euro monatlich (ab 65). Voraussetzung: mindestens ein Jahr legaler Aufenthalt. Der Convenio deckt das volle Leistungsspektrum ab – allerdings keine Medikamentenzuzahlungen (100 Prozent Eigenanteil bei Rezepten) und keine Angehörigen.
EHIC: Die Europäische Krankenversicherungskarte
Für Touristen deckt die Europäische Krankenversicherungskarte (EHIC) medizinisch notwendige Behandlungen im öffentlichen Gesundheitssystem ab.
Entscheidend: Immer ein öffentliches Krankenhaus oder ein Gesundheitszentrum (Centro de Salud) aufsuchen und ausdrücklich auf eine Behandlung im staatlichen System bestehen. Hotels und Reiseveranstalter vermitteln häufig Privatärzte oder Privatkliniken – deren Leistungen werden über die EHIC in der Regel nicht abgerechnet.
Zwar gibt es vereinzelt Kooperations- oder Abrechnungsmodelle zwischen privaten Kliniken und europäischen Krankenkassen, doch diese sind die Ausnahme und gelten meist nur für bestimmte Versicherer oder spezielle Verträge.
In touristischen Regionen Spaniens arbeiten einige Privatkliniken beispielsweise mit deutschen Krankenkassen oder internationalen Versicherern zusammen. Verlassen sollte man sich darauf jedoch nicht – im Zweifel erfolgt die Behandlung als Privatleistung, die zunächst selbst bezahlt werden muss.
Wichtig: Die EHIC ist kein Ersatz für eine Reisekrankenversicherung. Rücktransport nach Deutschland sowie Behandlungen in Privatkliniken oder bei Privatärzten sind normalerweise nicht abgedeckt.
Farmacias sind deutlich günstiger als Apotheken
Spaniens Apothekenpreise gehören zu den niedrigsten in Europa – staatlich reguliert und ohne Touristenaufschlag. Standardmedikamente wie Amoxicillin oder Omeprazol kosten oft nur ein Drittel bis die Hälfte des deutschen Preises. Generika-Substitution ist Pflicht.
Die Apotheken (erkennbar am grünen Kreuz) haben ein Bereitschaftssystem – die farmacia de guardia – für Nacht- und Wochenendversorgung. Wer dauerhaft in Spanien lebt, sollte eine Medikamentenliste mit Wirkstoffnamen (nicht Markennamen) auf Spanisch mitführen.
Private Zusatzversicherung
Für 50 bis 90 Euro im Monat eliminiert eine private Vollversicherung das Wartezeitenproblem fast vollständig: freie Facharztwahl ohne Überweisung, kurze Wartezeiten und flexible Termine. Die wichtigsten Anbieter sind Adeslas (größtes Ärzte-Netzwerk), Sanitas (starker digitaler Service, beliebt bei Expats), Asisa, DKV und Mapfre. Zu beachten: die periodos de carencia (Karenzzeiten) – typisch drei bis sechs Monate für Facharztbehandlung, sechs bis acht Monate für stationäre Eingriffe. Bei Nachweis einer lückenlosen Vorversicherung verzichten manche Anbieter darauf.
Was die Systeme voneinander lernen können
Von Spanien könnte Deutschland lernen, dass eine starke Primärversorgung mit Gatekeeper-Funktion unnötige Facharztkonsultationen filtert, Kosten senkt und – gemessen an der Lebenserwartung – bessere Ergebnisse erzielt. Die aktuelle Diskussion über eine Hausarzt-Überweisungspflicht in Deutschland zeigt, dass diese Erkenntnis langsam durchsickert. Die multidisziplinären Centros de Salud als Modell für eine integrierte ambulante Versorgung könnten die deutsche Einzelpraxis-Fragmentierung aufbrechen.
Von Deutschland kann Spanien lernen, dass ein Gesundheitssystem ausreichend finanziert sein muss, um langfristig zu funktionieren – 6,5 Prozent öffentliche Gesundheitsausgaben am BIP reichen auf Dauer nicht für ein alterndes Land. Auch die regulatorische Innovationskraft bei digitalen Gesundheitsanwendungen und die höhere Krankenhausdichte in ländlichen Gebieten sind Stärken, die Spanien fehlen.
Die ehrliche Bilanz: Deutschland leidet unter teuren Überkapazitäten, die Kosten treiben, ohne die Versorgungsqualität proportional zu verbessern. Die Fragmentierung zwischen ambulant und stationär, zwischen GKV und PKV, zwischen Bund und Ländern erzeugt Reibungsverluste. Spaniens System ist chronisch unterfinanziert – die Austeritätsfolgen wirken bis heute in langen Wartelisten, demoralisiertem Personal und einem Brain Drain, der das Land jeden Tag einen Arzt kostet.
Kein klarer Sieger – aber klare Lehren
Dieser Vergleich zeigt kein überlegenes System, sondern zwei grundlegend verschiedene Antworten auf dieselbe Frage: Wie organisiert eine Gesellschaft die Gesundheitsversorgung ihrer Bürger? Spanien demonstriert, dass ein steuerfinanziertes System mit starker Primärversorgung hervorragende Ergebnisse zu moderaten Kosten erzielen kann – wenn die Investitionsbereitschaft Schritt hält mit der demografischen Realität. Deutschland beweist, dass hohe Ausgaben schnellen Zugang und breite Kapazität sichern – aber nicht automatisch bessere Gesundheit bedeuten.
Für Deutsche in Spanien ergibt sich ein pragmatisches Bild: Das öffentliche System bietet solide Grundversorgung und gute Notfallmedizin, eine private Zusatzversicherung für 50 bis 90 Euro monatlich eliminiert die Wartezeiten, und die Medikamentenkosten sind spürbar niedriger als daheim.
Die eigentliche Erkenntnis reicht aber weiter: Beide Länder stehen vor der gleichen existenziellen Herausforderung – alternde Bevölkerungen bei schrumpfender Erwerbsbasis – und keines hat bisher eine nachhaltige Antwort gefunden.
Die nächsten 15 Jahre werden zeigen, ob Spaniens Effizienz-Modell die Unterfinanzierung überlebt und ob Deutschlands Kostenmodell die nötige Strukturreform schafft. Für Millionen Deutsche, die zwischen beiden Ländern pendeln, leben oder davon träumen, ist dieser Ausgang höchst persönlich.
Die Autorin
Michelle Gresbek ist Journalistin, Gesundheitswissenschaftlerin und Sachbuchautorin. In ihren Artikeln beschäftigt sie sich mit moderner Medizin und der Frage, wie digitale Innovationen – etwa KI – das Gesundheitswesen verändern.
Sie schreibt unter anderem für Fachmedien sowie deutschsprachige Publikationen in Spanien und legt großen Wert darauf, komplexe medizinische Themen verständlich und praxisnah zu erklären.
Neben ihrer journalistischen Arbeit veröffentlicht sie Bücher zu Medizin, Prävention und KI in der Gesundheitsversorgung. Derzeit promoviert sie nach ihrem Masterabschluss an der Charité – Universitätsmedizin Berlin.
Weiterführende Themen
Ramón y Cajal war einer der besten Ärzte Spaniens: zum Porträt
Drehorte in Spanien von Dr. Schiwago
KI lässt Menschen sprechen, die nicht sprechen können
Hexen und Aberglaube in Spanien












Kommentare :